Visitas: 1
Joaquín Díaz AtienzaRESUMEN
Debido a los frecuentes errores de clasificación, interacción y confusión entre variables intrínsecos a los diseños observacionales de cohorte y casos/controles, se ha desarrolloo un nuevo modelo estadístico denominado de variables instrumentales o instrumento en el intento de emular a los ensayos clínicos aleatorizados (ECA), el gold standar de los estudios enfocados a establecer relaciones de causalidad. Sin embargo, ningún análisis puede controlar el sesgo de clasificación. Aquí expondremos brevemente en qué consisten y cuales son las limitaciones en su aplicación a los estudios genéticos en psiquiatría del desarrollo y especialmente en el TDAH. Analizaremos los matices en cuanto a la interpretación de los resultados que se producen debido a los cambios de los criterios diagnósticos en el TDAH y, especialmente, a las novedosas investigaciones en genética y comorbilidad psiquiátrica. Este artículo consta de tres post: en el primero, realizamos un anáilis de las dificultades en el diagnóstico del TDAH, sus diferencias y similitudes semiológicas con el autismo y, por último, explicamos brevemente el modelo de variable instrumental. En el segundo, abordamos con máyor profundidad el modelo estad´sitco de aleatorización mendeliana, asunto central de este artículo y, por último. presentamos una revisón bibliográfica sobre TDAH y genética basándonos en las investigaciones que utilizan la aleatorización mendeliana como metodología.
ABSTRAC
Due to the frequent errors of classification, interaction and confusion between variables intrinsic to observational cohort and case/control designs, a new statistical model called instrumental variables or instrument has been developed in an attempt to emulate randomized clinical trials (RCTs), the gold standard of studies focused on establishing causal relationships. However, no analysis can control classification bias. Here we will briefly explain what they consist of and what are the limitations in their application to genetic studies in developmental psychiatry and especially in ADHD. We will analyze the nuances regarding the interpretation of the results that occur due to changes in the diagnostic criteria in ADHD and, especially, to the new research in genetics and psychiatric comorbidity. This article consists of three posts: in the first, we perform an analysis of the difficulties in the diagnosis of ADHD, its semiological differences and similarities with autism and, finally, we briefly explain the instrumental variable model. In the second, we address in greater depth the statistical model of Mendelian randomization, the central topic of this article, and finally, we present a bibliographic review on ADHD and genetics based on research that uses Mendelian randomization as a methodology.
Cambios en los criterios diagnósticos: Sesgo de selección
En este post reflexionamos sobre las consecuencias que los cambios periódicos en los criterios diangósticos para el TDAH han producido respecto a la fiabilidad del diagóstico sobre el mismo. Estamos convencidos de que la mayoría de la investigaciones realizadas sobre este tópico adolecen de un grave error de clasificación, error que pone en entredicho los resultados que se derivan de ellos. Los errores de selección no pueden ser corregidos en los análisis estadísticos e invalidan, no solo las investigaciones observacionales, sino también las que siguen la asignación aleatorizada al grupo experimental y control. Falla la asignación a los grupos de casos/controles, si la fiabilidad diagnóstica adolece de graves deficiencias. Los casos diagnosticados de TDAH no son los mismos hoy que hace unos años. Veamos el porqué:
- En el DSM II ((Diagnostic and Statistical Manual of Mental Disorders-Second Edition. APA. Washington, DC, 1968)) se planteaba el diagnóstico del trastorno que en la actualidad se entiende como Trastorno por Déficit de Atención con Hiperactividad (TDAH) como una reacción hipercinética de la infancia (o adolescencia) (308.0). Si la reacción hipercinética obedecía a lesión orgánica, quedaba excluída. Sus síntomas patognomónicos eran la hiperactividad, la inquietud, la distraibilidad y el déficit de atención. Esta era toda la descripción clínica que recogía el DSM II.
- La publicación del DSM – III1 supuso en el ámbito de la psiquiatría una auténtica revolución. Después de una amplia realización de investigaciones clínicas y epidemiológicas, se elaboró la primera clasificación multiaxial con una descripción pormenorizada de los criterios clínicos que debia cumplir cada trastorno, así como de los criterios de inclusión y exclusión. Ante las dudas de incluir el déficit atencional en el TDAH, se decidió mantenerlo como entidad aparte. Bajo el epígrafe de Trastorno por Déficit de Atención, incluye:
- Trastorno por déficit de atención con hiperactividad (314.01). Se deben presentar la inatención, la impulsividad y la hiperactividad.
- Trastorno por déficit de atención sin hiperactividad (314.00). Solo se manifiesta el déficit atencional.
- Trastorno por déficit de atención, tipo residual (314.80). Entidad residual que equivale clínicamente a la que hoy se denomina TDAH en adultos.
Dos aspectos relevantes del DSM III son aquellos que especifica como criterios de exclusión: la presencia de retraso mental severo o profundo, la esquizofrenia o los trastornos afectivos, así como que su presentación debe producirse antes a los siete años. De hecho, el criterio de edad es importante para la intensidad de los síntomas: cuanto más joven, más graves, intensos y numerosos son los mismos. Otro aspecto importante para el diagnóstico se refiere a la necesidad de que, tanto para la inatención, como para la impuslividad e hiperactividad deben presentarse un número mínimo de sintomas: 3 para la inatención e impulsividad y dos para la hiperactividad. Cuando no se cumplan los criterios establecidos, se le denomina trastorno por déficit de atención, tipo residual.
- El DSM IV2 supone un retroceso respecto al DSM III en cuanto a los criterios de inclusión y exclusión para poder emitir el diagnóstico de TDAH. Veamos el porqué.
El Trastorno por Déficit de Atención con Hiperactividad queda subdividido en varías subcategorías:
- Trastorno por déficit de atención con hiperatividad, tipo combinado (F90.0)
- Trastorno por déficit de atencióncon hiperactividad, tipo con predominio del déficit de atención (F90.8)
- Trastorno por déficit de atención con hiperactividad, tipo con predominio hiperactivo-impulsivo.
- En los casos, en especial adolescentes y adultos, que no cumplan con los criterios para los subtipos anteriores, se especificará «en remisión parcial».
Son varios los problemas que presenta esta nueva revisión del DSM y que contribuyen de forma significativamente negativa en su fiabilidad, tanto en sensibilidad, como especificidad:
 |  |
| Figura 1. Publicaciones aleatorizadas y observacionales en Pubmed (cosultado: 26/02/2025) |
Aunque se explicitan 9 síntomas para la desanteción y nueve para la hiperactividad-impulsividad, ya nos epescifica el el punto A que se deben cumplir los síntomas del apartado (1) O (2): seis o más para el primero O seis o más para la hiperactividad-impulsividad. Esto abre la puerta para que entre el anterior trastorno por déficit de atención sin hiperactividad, como así ha sido. Por tanto, el DSM IV ha contribuido enormente a la confusión entre los profesionales, en cuanto juega con la nominación de los subtipos de TDAH: El subtipo hiperactivo-impulsivo queda incluido en el subtipo combinado, aunque no se diga. De aquí que hoy día no se distinga al niño intatento del que padece realmente un TDAH que, como sabemos, históricamente se le ha llamado «hiperactivo». Lo únicamente aceptable es que se mantiene la edad de presentación anterior a los siete años. También podemos considerar una mejoría en la exclusión de la hiperactividad que surge en el trastorno generalizado del desarrollo (TGD), esquizofrenia u otro trastorno psicótico y «no se explica mejor por otro trastorno mental (del estado de ánimo, de ansiedad, disociativo o de personalidad).
- El DSM 53 rompe definitivamente con el concepto clínico del histórico síndorme hipercinético (CIE 9) y de la reacción hipercinética del DSM II.
Varios son los aspectos a destacar: Si bien se mantienen los tres subtipos de TDAH, se aclara definitivamente que en el subtipo inatento se cumplen los criterios para la inatención (seis síntomas en niños y cinco en adolescentes y adultos), pero no los criterios para la hiperactividad-impulsividad. En la presentación combinada se cumplen los criterios de inatención (seis en niños y cinco en adolescentes y adultos) y de hiperactividad-impulsividad. El subtipo hiperactivo-impulsivo se cumplen los criterios de hiperactividad e impulsividad, pero no los de intanción. Su edad de presentación pasa de «antes de los siete años» a antes de los 12 años. Y lo más relevante, ya que se pierde por completo el concepto clínico de que lo era el TDAH: Se elimina el criterio de exclusión en cuanto al trastorno del espectro del autismo (F84.0) y se mantienen excluidos la esquizofrenia, el retraso mental, otros trastornos psicóticos, trastornos afectivos, trastorno de ansiedad, trastornos de personalidad y consumo de tóxicos o abstinencia.
CONCLUSIÓN
Los criterios para el diagnóstico del trastorno que denominamos TDAH se han ido modificando a los largo del tiempo. En cada época se han ido realizando investigaciones con «casos» diagnosticados según los criterios «al uso». La mayoría a través de estudios observacionales de cohorte, longitudinales prospectivos y retrospectivos, tranversales y metaanálisis (Fig. 1). En ellos, se incluían los pacientes que en ese momento cumplían los criterios para el diagnóstico. Por tanto, la legítima pregunta que nos debe hacer reflexionar es qué sabemos realmente del TDAH, de sus «causas», de su tratamiento, de su prevención, si los criterios con los que se ha emitido el diagnóstico han ido cambiando constantemente. Como iremos viendo a continuación, de poco sirven los modelos de análisis más novedosos y complejos, si partimos de un sesgo de clasificicación. De aquí que no me sorprendan los resultados tan contradictorios con los que nos topamos en cada revisión bibliográfica, sobre cualquier aspecto referido al TDAH y de la patología psiquiátrica en general.
TDAH y Trastorno del espectro autista (TEA)
Existe una corriente mayoritaria en la que se pretende relacionar el TDAH con el tratorno del espectro autista basado, no únicamente en la clínica de ambos trastornos, sino tambien en ciertas anomalías genéticas que les serían comunes. Sin embargo, los demesurados empeños en establecer esta relación no son concluyentes. En mi opinión, estas discrepancias obedecen a la heteregeneidad de los casos considerados bajo la denominación diagnóstica de TDAH. Ciertamente, la mayoría de los pacientes con autismo van a presentar hiperactividad y una grave alteración atencional. ¿Pero es lo mismo la desconexión ambiental del paciente autista que el déficit de atención propia del TDAH?. Creo que no: la desconexión atenciónal es mucho má endógena en el autismo que en el TDAH, en tanto que el défict atencional en el TDAH obedece básicamente a la imposiblidad de gestionar los distractores ambientales. De aqui que que el niño hiperactivo será proporcionalmente más inatento cuanto mayor sea su exposición a la catidad de distractores. En este caso se trata fundamentalmente de una incapacidad en la inhibición de respuesta. En el autismo es una desconexión ambiental, con el entorno indistintamente de los distractores presentes. La última revisión de la guía canadiense para la evaluación diagnóstica del TDAH4)contiene una tabla en la que se recogen las diferencias entre el TDAH y el TEA. Creo que a los síntomas diferenciales que recoge, habría que añadir otros que considero patognomónicos del TEA. Tabla 1. Características semiológicas diferenciales entre el TDAH y el TEA (modificada)
| SINTOMAS DEL TDAH | SÍNTOMAS DEL TEA | |
| Edad del diagnóstico | Normalmente durante el comienzo de primaria: 6-7 años (depende de la gravedad) | Entre los 2-3 años |
| Lenguaje/comunicación | Ningún retraso o restraso simple del lenguaje. No ecolalias ni lenguaje estereotipado No alteración prosódica | Retraso/ausencia del lenguaje, excepto en el sídrome de Asperger Ecolalias, lenguaje estereotipado Alteración prosódica |
| Contacto visual | Mantiene contacto visual, solo alterado por su distracción | No mantiene contacto visual de forma activa. |
| Intereses sociales | Existe interés social | Evita el contacto social de forma activa |
| Relaciones de amistad | Suele ser excluido por su impulsividad. Atraido por compañeros que demuestran impulsividad Percibe con dificultad los sentimientos de los demás debido a su inatención e hiperactividad | No existe contacto social durante el juego Ningún interés por sus iguales, predomina el juego paralelo Incapacidad para ponerse en el lugar del otro (teoría de la mente) |
| Motricidad | Hiperactividad | Movimientos esterotipados, hiperactividad «endógena» |
| Cognición | No retraso mental | Retraso mental (excepto en el síndrome de Asperger) |
Alternativas metodológicas actuales
Debido a la dificultades logísticas de los ensayos clínicos aleatorizados: reclutamiento de pacientes, encarecimiento económico y, en algunas ocasiones, a la imposibilidad de realizarlos en humanos por razones éticas, se han diseñado los estudios observacionales de tal manera que se puedan obtener relaciones de causa/efecto y que superen sus limitaciones en cuanto a los sesgos de confusión e interacción. Son los modelos estadísticos sustentatados en las variables intrumentales. Veamos de forma muy sucinta en que consisten.
Modelo estadístico sustentado en las variables instrumentales
El modeño estadístico variable instrumental (VI) surge ante la necesidad de incrementar la fiabilidad de los resultados de los estudios observacionales. Se sabe que las investigaciones no experimentales pueden llegar a sobrestimar el efecto de la variable de exposición (VE) hasta en un 40%. A pesar de que los análisis multivariantes son capaces de controlar los sesgos de confusión, no pueden hacerlo sobre los factores de confusión que no ha sido medidos . A este fenómeno estadístico se le denomina confusión residual. El modelos de variable independiente (en adelante, VI), si presenta la posiblidad de controlar la confusión residual, ya que balancea todas las variables, medidas o no, entre los grupos. El modelo VI debe cumplir una serie de requisitos para poder aplicarse: la VI se asocia a la exposición aunque no con el desenlace y debe cumplir los requisitos siguientes:5 ))
- La VI debe estar relacionada con la variable de exposición (VE).
- La VI presenta una predicción significativa con con la VE.
- La VI no está relacionada directamente con el desenlace (VcD), sino a través de su relación con la VE.
- La VI es independiente de las variables de confución (VC), sean o no conocidas y tampoco está relacionada con el desenlace a través de las VC.
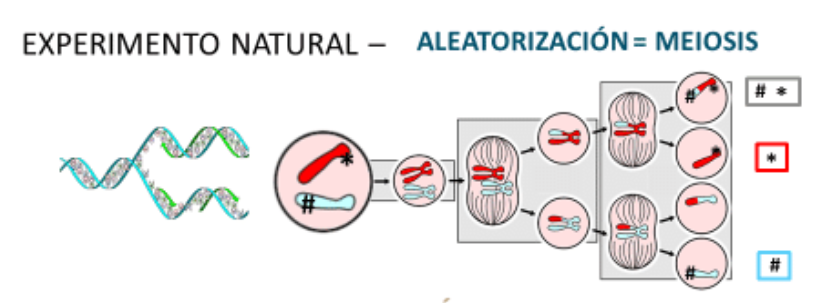
El modelo de VI se basa en la regersión ortogonal. Se sabe que la regresión simple exige clasificar las variables en dos clases: la variable a explicar y los regresores (tangente y pendiente). Sin embargo, la rehresión ortogonal estudia al conjunto de variables como un solo bloque. Por tanto, ya no es necesario dividirlas en variable depenediete y variable independiente. Es por ello que a los modelos de VI se les consideran parte de los modelos de variables simultáneas o Modelos de Ecuanciones Estructurales. A continuación exponemos un Modelo de VI sencillo (en dos etapas) con la finalidad de que se comprenda el desarrollo teórico anterior. El ejemplo es el que desarrollan Bassen y col.:
- Lo primero que se realiza es una regresión de la VE en la VI y otras VC con la finalidad de obener los valores ajustados del FE. En otras palabras, se predice el valor ajustado que debería tener la VE en base a los datos disponible.
- Seguidamente, se realiza una regresión de la VD con los valores ajustados de la VE y los casos de las VC. En definitiva, la predicción o estimación de la VD en base a los valores obtenidos del la VE.
Exponemos el ejemplo de Bassen y cols (2000) y col modificado por Muñoz y cols (2013)6 Se evalúa la mortalidad por cateterismo/no cateterismo en pacientes con infarto agudo de miocardio. Se considera como VI la distancia al centro de referencia: distancia larga o distancia corta. El la figura 2 se expone el ejemplo de variable instrumental:

Tabla 2. Riesgo crudo de la mortalidad por cateterismo.
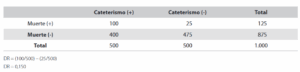
Tabla 3. Relación entre la VI y la VD

Tabla 4. Fuerza de la variable instrumental

Primero se mide el efecto de la intervención (Diferencia de Riesgo (DR)= 0,150. En el ejemplo los investigadores deciden que una buena VI es la distancia al centro hospitalario, ya que reúne todas las exigencias del moedelo para que puede ser considerada estadísticamente como tal. Obsérvese como cambian los resultados en función de que utilicemos el método VI o no.
PROXIMO ARTÍCULO:
BIBLIOGRAFÍA
- Diagnostic and Statistical Manual of Mental Disorders – Third Edition. APA. Washington, 1980 [↩]
- Diagnostic and Statistuical Manual of Mental Disorders – Fourth Edition. APA. Washington, 1994 [↩]
- Diagnostic and Statistical Manual of Mental Disorders – Fifth Edition. APA. Washington, 2014 [↩]
- CADDRA – Canadian ADHD Resource Alliance : Lignes directrices canadiennes pour le TDAH, édition 4.1, Toronto (Ontario [↩]
- Bassen, JA, Brookhart MA, y cols. Instrumental variables I: Instrumental variables exploit natural variation in nonexperimental datato estimates causal relationships. J Clin Epidemiol, 2000 Dec: 62(12): 1126:32. DOI: 10.1016/j.jclinepi.2008.12.005 [↩]
- Ana María Muños, Nelson Darío Giraldo y cols. Ronda clínica y epiedmiológica. Uso de variables instrumentales en investigación. IATRIA Vol 26(3): 371-379. DOI:https://doi.org/10.17533/udea.iatreia.15671 [↩]